En febrero del año pasado comenzó un brote de sarampión en México que, en solo 12 meses, se ha extendido por todo el país, generando —al corte del 20 de febrero de 2026— 10,634 casos confirmados y 31 defunciones, según el informe diario de la Secretaría de Salud. Además de convertirse en un desafío epidemiológico, también ha puesto a prueba la cadena de frío y la logística farmacéutica nacional.
Cabe destacar que la situación ya había generado preocupación debido al aumento de casos a nivel global, que en 2019 se habían triplicado en comparación con el mismo periodo de 2018. El estudio "Situación actual del sarampión en México y en el mundo", publicado en aquel momento en la Revista Mexicana de Pediatría, señalaba:
“Países como Ucrania, Madagascar y la República Democrática del Congo registraron los brotes más graves, mientras que en EU se vivió el mayor número de casos desde 1992, debido en gran medida a focos en comunidades con bajas tasas de vacunación”.
El paper mencionaba que México no había tenido casos autóctonos (originados localmente) desde 1995, pero el país estaba en riesgo constante por la importación del virus; por ejemplo, hasta septiembre de 2029, se confirmaron 16 casos, todos catalogados como traídos del exterior y en “el 62% de ellos, las personas contagiadas no tenían antecedentes de vacunación y el 43% eran menores de cinco años”.
Si bien en ese momento no se registraron decesos y la mayoría de los casos se concentraron en zonas de alto flujo turístico o fronterizo como Quintana Roo, Estado de México y Chihuahua, el estudio subrayaba la importancia de implementar nuevas medidas de vacunación, toda vez que “para evitar la propagación, se requiere una cobertura superior al 95%, pero en 2017, México reportó una cobertura de apenas el 79% para la primera dosis y el 62% para la segunda”.
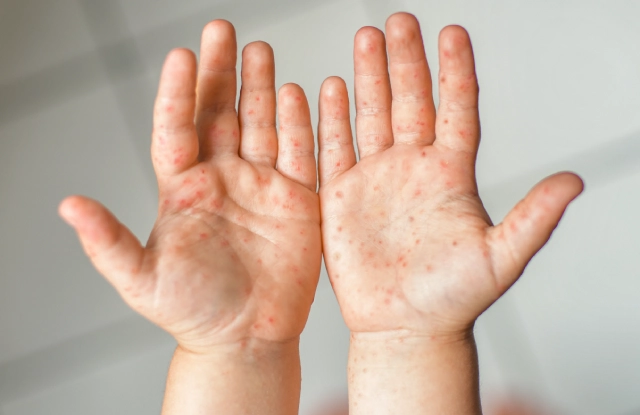
La investigación advertía que los movimientos antivacunas se identificaron como uno de los principales factores que recrudecieron el aumento de los casos a nivel internacional y señalaba que “dado que la enfermedad se consideraba eliminada, muchos médicos jóvenes nunca han visto un caso real, lo que dificulta el diagnóstico oportuno”.
Por desgracia, en México el sarampión nos alcanzó y se convirtió en brote en febrero del año pasado. La emergencia sanitaria activó un protocolo de vacunación nacional que ha presionado a la cadena de frío farmacéutica, el sistema logístico que garantiza la estabilidad y eficacia de los biológicos desde su almacenamiento hasta su aplicación.
Cadena de frío bajo presión: volumen, dispersión y riesgo operativo
Dado que no hay un tratamiento específico para el sarampión —la atención se centra en aliviar los síntomas, dar confort a la persona afectada y prevenir complicaciones—, la Secretaría de Salud dice que:
“La vacuna triple viral (SRP) contra el sarampión, la rubéola y la parotiditis, es la mejor protección contra el sarampión para niños y ñinas; mientras que, para adolescentes y adultos la recomendada es la doble viral (SR) contra el sarampión y rubéola”.
Es importante tomar en cuenta que, las vacunas contra el sarampión requieren condiciones térmicas estrictas entre +2 °C y +8 °C durante todo su ciclo logístico. Cada incremento en la demanda no solo exige mayor disponibilidad de dosis, sino una expansión inmediata de la capacidad logística para almacenarlas, transportarlas y monitorearlas bajo condiciones controladas.

El reto no es únicamente el volumen acumulado, sino su dispersión geográfica, estados como Chihuahua, Jalisco, Chiapas y Ciudad de México concentran una carga epidemiológica significativa, lo que obliga a redistribuir inventarios estratégicos y reforzar la infraestructura regional de cadena de frío.
Frente a este panorama, la logística farmacéutica exige operar bajo un modelo dinámico que permita redistribuir inventarios, garantizar disponibilidad en centros de vacunación y mantener integridad térmica en cada punto del trayecto.
Validación logística: el control invisible que protege la eficacia del biológico
El incremento en el volumen de distribución también eleva el riesgo operativo; de acuerdo con la Asociación Internacional de Transporte Aéreo (IATA), más del 50% de los productos farmacéuticos experimentan variaciones de temperatura durante el transporte o almacenamiento, lo que subraya la vulnerabilidad de la cadena de frío si no se cuenta con procesos robustos de validación y monitoreo.
Especialistas en logística farmacéutica señalan que las auditorías de cadena de frío han evolucionado de revisiones documentales a diagnósticos operativos integrales. La empresa especializada Kryotec explica que estas auditorías permiten evaluar no solo la infraestructura térmica, sino también el comportamiento real del producto, el desempeño de los empaques y la trazabilidad de la operación.
“Mucha infraestructura cumple con los requisitos técnicos, pero los procesos, empaques o condiciones operativas pueden no estar alineados con la sensibilidad térmica del biológico”, advierten especialistas de Kryotec.
Este tipo de validación preventiva cobra mayor relevancia durante brotes activos, cuando el aumento en la distribución expone la cadena logística a un mayor número de transferencias, rutas y puntos de almacenamiento.

Infraestructura logística bajo estrés operativo
El brote actual combina factores que tensionan la infraestructura cold chain:
- Incremento acelerado en la demanda
- Redistribución territorial continua
- Mayor exposición del producto a procesos logísticos
Cada transferencia —desde el almacén hasta el centro de vacunación— representa un punto crítico donde puede ocurrir una desviación térmica. Además de la infraestructura física, el desempeño operativo depende de elementos como:
- Monitoreo continuo de temperatura
- Validación de empaques
- Estabilidad energética
- Capacitación del personal
La validación logística permite identificar vulnerabilidades antes de que escalen en pérdidas de producto o retrasos operativos.
La cadena de frío como infraestructura estratégica del sistema sanitario
Este brote de sarampión evidencia que la capacidad de respuesta sanitaria depende directamente de la resiliencia logística.
La disponibilidad de vacunas es solo el primer paso, su eficacia depende de una red logística capaz de preservar condiciones térmicas controladas desde el almacenamiento hasta la aplicación.
En este contexto, la cadena de frío se consolida como una infraestructura estratégica que conecta producción farmacéutica, distribución logística y respuesta sanitaria. El aumento de contagios no solo pone a prueba al sistema de salud, sino a la infraestructura logística que garantiza que cada dosis llegue en condiciones óptimas.